ThS.BS Nguyễn Hữu Đức Minh, Phan Thụy Minh Ngân, Khoa Y học Cổ truyền - Trường Đại học Y dược TP.HCM
Nguyễn Thị Minh Tuyền, Khoa Y học Công cộng - Trường Đại học Y dược TP.HCM
Bùi Đặng Đăng Khoa, Khoa Kỹ thuật Hóa học - Trường Đại học Bách khoa ĐHQG-HCM
---------
Liệu pháp oxy lưu lượng cao qua ống thông mũi (HFNC) thường được dùng trong điều trị suy hô hấp do thiếu oxy, và có liên quan đến những ngày không thở máy nhiều hơn và tỷ lệ tử vong thấp hơn so với liệu pháp oxy tiêu chuẩn hay thông khí không xâm lấn [1]. Tuy nhiên, tác dụng của liệu pháp này trên bệnh nhân mắc COVID-19 rất phức tạp do sự gia tăng nguy cơ phát tán các tiểu phần tử (đặc biệt là khi ho) [2], khả năng cạn kiệt nguồn cung cấp oxy [3] và có những lo ngại rằng nó có thể sẽ không thay đổi được tiến trình tự nhiên của bệnh viêm phổi do vi-rút gây ra. Các yếu tố này đã dẫn đến những lời kêu gọi từ bỏ việc sử dụng nó để chuyển sang đặt nội khí quản sớm hơn [4]. Mặc dù những lo ngại này là hợp lý, nhưng chúng có thể gây ra những hậu quả khôn lường trong thời kỳ đại dịch hiện nay. Các chính sách của bệnh viện chỉ đạo đặt nội khí quản sớm hơn cho bệnh nhân mắc COVID-19 sẽ làm thúc đẩy việc tiêu hao các nguồn lực của đơn vị chăm sóc tích cực (ICU) bao gồm máy thở, thuốc an thần và nhân lực. Cuối cùng, việc tạo ra một rào cản yếu hơn đối với việc đặt nội khí quản và việc tiếp nhận bệnh nhân vào ICU làm che khuất mức độ nghiêm trọng thực sự của bệnh và làm sai lệch mô hình đại dịch.
Bằng chứng mới hiện ra cho thấy bệnh nhân mắc COVID-19 phát triển hội chứng suy hô hấp cấp không điển hình (ARDS) với cơ học phổi tương đối được bảo tồn mặc dù giảm oxy máu nghiêm trọng do phân đoạn shunt [5]. Ngoài ra, được biết rằng đặt tư thế nằm sấp có thể cải thiện tình trạng thiếu oxy và giảm phân đoạn shunt [6].
Đối với những bệnh nhân không phải thở nhiều, chúng tôi đề xuất rằng HFNC có thể đáp ứng nhu cầu oxy đồng thời cho phép bệnh nhân điều khiển vị trí cơ thể của họ một cách độc lập thông qua việc tự thay đổi tư thế. Những lo lắng liên quan đến việc tạo thêm khí dung qua trung gian HFNC có thể được giảm thiểu thông qua bất kỳ hay tất cả các điều sau đây: khẩu trang y tế được mang trên người bệnh nhân để hạn chế sự phát tán hạt nhỏ, tăng cường thiết bị bảo hộ cá nhân cho nhân viên, phân nhóm bệnh nhân và môi trường áp lực âm.
Gần đây, chúng tôi đã dùng phương pháp này để điều trị cho một bệnh nhân COVID-19 68 tuổi (đã đồng ý bằng văn bản cho bài báo cáo này). Bệnh nhân có biểu hiện xuất hiện vết mờ ở cả hai bên phổi gợi ý về bệnh viêm phổi nhanh chóng trở nên tồi tệ sau hai ngày nhập viện (Hình 1.A). Bệnh nhân được nằm trong phòng áp lực âm, áp dụng HFNC (ban đầu ở mức 60 L/phút và spO2 ở mức 90%) và được hướng dẫn qua điện thoại cách tự nằm sấp bằng cách nằm úp ngực càng lâu càng tốt (Hình 1.B). Bệnh nhân cũng được cung cấp gối để tạo nên sự thoải mái và việc này giúp cải thiện sự thiếu hụt oxy. Tổng thời gian nằm sấp khoảng 16 - 18 tiếng mỗi ngày (bao gồm 8 - 10 tiếng ngủ vào buổi tối), bị gián đoạn ở các bữa ăn và khoảng thời gian đi vật lý trị liệu. Trong khi đó, bệnh nhân không bao giờ than phiền về chứng khó thở nghiêm trọng của mình, ông nói rằng ông cảm thấy tốt hơn khi nằm sấp. Nằm sấp đã mang đến sự cải thiện theo chu kỳ trong việc trao đổi oxy của ông (Hình 1.C). Trong quá trình điều trị, bệnh nhân bị nghẹt mũi và tụ máu đông ở hốc mũi sau, dẫn đến tình trạng thiếu oxy ngày càng nghiêm trọng. Mặc dù thời gian thông khí nhân tạo qua tư thế nằm sấp ngắn hơn so với những bệnh nhân thở máy thông thường, nhưng tác động sinh lý quan sát được của việc nằm sấp đối với quá trình oxy hoá là rất rõ ràng và có thể tái lập được. Trong thời gian điều trị, bệnh nhân của chúng tôi duy trì dinh dưỡng bằng đường uống, liên lạc với gia đình qua điện thoại di động và tham gia vật lý trị liệu tự hướng dẫn. Khi y tá truyền đạt các hướng dẫn cho bệnh nhân qua điện thoại và bệnh nhân tự điều chỉnh, sự chăm sóc của điều dưỡng trực tiếp và chuyên viên điều trị hô hấp thực sự ít hơn mong đợi đối với một bệnh nhân đặt nội khí quản cần thăm khám. Bệnh nhân được xuất viện về khu COVID-19 chuyên dụng sau 4 ngày mà không cần đặt nội khí quản.
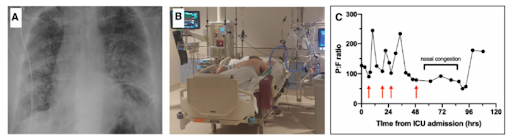
B. Bệnh nhân ở tư thế tự nằm sấp khi mang máy thở oxy lưu lượng cao.
C. Những thay đổi trong quá trình oxy hoá được biểu thị bằng tỷ lệ của áp suất riêng phần của oxy trong động mạch với nồng độ oxy trong khí hít vào (P:F) so với thời gian từ khi vào ICU. Khởi đầu của các buổi tự điều trị được đánh dấu bằng các mũi tên màu đỏ. Càng tới buổi tự điều trị cuối cùng, tỷ lệ P:F không thể cải thiện được. Bệnh nhân sau đó không được điều trị bằng việc nằm sấp nữa, điều này làm cho quá trình oxy hoá không được cải thiện. Nhóm chăm sóc sau đó đã nhận ra bệnh nhân bị nghẹt mũi (do cục máu đông) ở hốc mũi sau. Khi chúng được làm sạch, tình trạng thiếu oxy của bệnh nhân một lần nữa được cải thiện và bệnh nhân được xuất viện từ ICU đến một khu COVID-19 chuyên dụng.
Một báo cáo gần đây của Ý đã mô tả về hai loại kiểu hình liên quan đến thời gian viêm phổi của bệnh COVID-19 [7]. Ban đầu, nhiều bệnh nhân có những biểu hiện của việc giảm thiểu oxy trong máu nghiêm trọng trong các trường hợp không khó thở và độ giãn nỡ của phổi được bảo toàn, trọng lượng phổi thấp, tỷ lệ thông khí - tưới máu (V/Q) thấp và chức năng huy động của phổi thấp (được định nghĩa là kiểu hình L). Theo thời gian, một số bệnh nhân này tiến triển thành loại kiểu hình ARDS cổ điển hơn, được đặc trưng bởi độ giãn nở thấp của phổi, trọng lượng phổi cao, shunt từ phải qua trái cao và chức năng huy động của phổi cao (được định nghĩa là kiểu hình H). Mặc dù, chúng tôi không có hình ảnh chụp cắt lớp vi tính để ước tính được trọng lượng phổi của các bệnh nhân nhưng họ có thể sẽ phù hợp với kiểu hình L do tình trạng thiếu oxy máu trầm trọng và tương đối không khó thở, mặc cho sự tiến triển của thâm nhiễm phổi trên phim chụp X-quang ngực sau hai ngày nhập viện (Hình A) có thể chỉ ra giai đoạn đầu của kiểu hình H.
Lý do được đề xuất cho việc thiếu oxy trong máu của kiểu hình L là do rối loạn điều hòa tưới máu phổi và sự mất đi khả năng co mạch do tình trạng thiếu oxy [7]. Vùng phổi ở lưng có nhiều mô phổi hơn, mạch máu dày đặc hơn dẫn đến sức cản vùng phổi thấp hơn và bởi vì biểu hiện nội mô của oxit nitric cao hơn nên sự co mạch phổi do thiếu oxy yếu hơn [8]. Vị trí nằm sấp tạo nên sự phân bố mô phổi đồng đều hơn giữa mặt phẳng lưng và bụng dẫn đến cấu trúc các phế nang đều hơn. Hơn thế nữa, nó còn dẫn đến việc tưới máu phổi được phân bố đồng đều hơn [8]. Tất cả những thay đổi trên đều có thể giảm thiểu sự không đồng nhất ở khu vực V/Q và cải thiện quá trình oxy hóa ở tư thế nằm sấp. Sự cải thiện oxy này có thể phục hồi sự co mạch ở phổi do tình trạng thiếu oxy mà nó vốn đã bị làm giảm xuống tới nồng độ oxy thấp hơn và hơn thế nữa là cải thiện sự không phù hợp V/Q [9]. Cuối cùng, điều này là hoàn toàn khả thi khi việc cải thiện quá trình oxy hóa sẽ ngăn ngừa tình trạng trở nặng do khó thở, trong khi đó các mô phổi sẽ tái phân phối cùng với khả năng tự điều trị làm thay đổi mối quan hệ giữa ứng suất - biến dạng của phổi và các lực trong lồng ngực, làm chậm lại quá trình hình thành chứng phù phổi và sự tiến triển của căn bệnh đi từ kiểu hình L sang kiểu hình H.
Các nghiên cứu trong tương lai nên xác định xem liệu việc sử dụng thường xuyên HFNC kết hợp với việc các bệnh nhân tự điều trị có thể được áp dụng rộng rãi ở các bệnh nhân COVID-19 với lượng oxy máu bị giảm thiểu và hô hấp bình thường hay không. Ngoài việc duy trì công suất của máy thở trong môi trường có đầy đủ nguồn lực, phương pháp chăm sóc này sẽ có các ứng dụng quan trọng đối với các quốc gia có nguồn lực hạn chế, nơi mà các kĩ thuật ICU phức tạp có thể không có sẵn.
Đề xuất thêm thông tin từ nhóm:
Trong hình 2, việc kết hợp chêm lót khăn/gối ở vùng đầu cổ, vùng hông và dưới ống chân giúp tránh đau lưng, tạo cảm giác thoải mái khi nằm sấp. Mặc dù, nằm sấp mang lại rất nhiều hiệu quả trong việc cải thiện độ bão hòa oxy trong máu cũng như giúp bệnh nhân dễ thở nhưng phương pháp này không phù hợp cho những người mắc bệnh tim bởi nó có thể làm gia tăng áp lực cho hệ thống tim mạch. Ngoài ra, việc gia tăng sức ép lên vùng cổ cũng như tăng áp lực lên khoảng trống giữa đốt sống khi nằm sấp sẽ gây nhiều tác động lớn đến các bệnh nhân có vấn đề về cột sống [10]. Hơn thế nữa, đối với bệnh nhân cao tuổi (trên 65 tuổi) mắc viêm phổi do COVID-19 khi thở máy không xâm nhập, việc sử dụng thuốc Redemsivir trong quá trình điều trị có tác dụng giảm nồng độ vi-rút SARS-CoV-2 nhằm giảm nguy cơ bệnh nhân trở nặng, giảm tỉ lệ tử vong [11].
Tài liệu tham khảo:
- Frat JP, Thille AW, Mercat A, et al. High-flow oxygen through nasal cannula in acute hypoxemic respiratory failure. N Engl J Med 2015; 372: 2185-96.
- Will Loh NH, Tan Y, Taculod J, et al. The impact of high-flow nasal cannula (HFNC) on coughing distance: implications on its use during the novel coronavirus disease outbreak. Can J Anesth 2020; DOI: https://doi.org/10.1007/s12630-020-01634-3.
- The Guardian. Coronavirus: London hospital almost runs out of oxygen for Covid-19 patients - 2020 April 2; Available from URL: https://www.theguardian.com/society/2020/apr/02/londonhospital-almost-runs-out-oxygen-coronavirus-patients (accessed April 2020).
- N˜amendys-Silva SA. Respiratory support for patients with COVID19 infection. Lancet Respir Med 2020; DOI: https://doi.org/10. 1016/S2213-2600(20)30110-7.
- Gattinoni L, Coppola S, Cressoni M, Busana M, Rossi M, Chiumello D. Covid-19 does not lead to a ‘‘typical’’ acute respiratory distress syndrome. Am J Respir Crit Care Med 2020; DOI: https://doi.org/10.1164/rccm.202003-0817LE.
- Matthay MA, Aldrich JM, Gotts JE. Treatment for severe acute respiratory distress syndrome from COVID-19. Lancet Respir Med 2020; DOI: https://doi.org/10.1016/S2213-2600(20)30127-2.
- Gattinoni L, Chiumello D, Caironi P, et al. COVID-19 pneumonia: different respiratory treatment for different phenotypes? Intensive Care Med 2020; DOI: https://doi.org/10.1007/s00134-020-06033- 2.
- Kallet RH. A Comprehensive review of prone position in ARDS. Respir Care 2015; 60: 1660-87.
- Starr IR, Lamm WJ, Neradilek B, Polissar N, Glenny RW, Hlastala MP. Regional hypoxic pulmonary vasoconstriction in prone pigs. J Appl Physiol 2005; 99: 363-70.
- COVID-19 Proning for Self care, Ministry of Health and Family Welfare, Government of India, 2021.
- Lin, H.X.J., Cho, S., Meyyur Aravamudan, V. et al. Remdesivir in Coronavirus Disease 2019 (COVID-19) treatment: a review of evidence. Infection 49, 401–410 (2021). https://doi.org/10.1007/s15010-020-01557-7
Lược dịch từ: Slessarev, M., Cheng, J., Ondrejicka, M. et al. Patient self-proning with high-flow nasal cannula improves oxygenation in COVID-19 pneumonia. Can J Anesth/J Can Anesth 67, 1288–1290 (2020). https://doi.org/10.1007/s12630-020-01661-0




Hãy là người bình luận đầu tiên