Châu Ngọc Trọng Nghĩa, Lê Thị Ngọc Tâm,
ThS. Nguyễn Thị Bảo Anh, TS. Nguyễn Minh Hiền
Khoa Y, ĐHQG-HCM
---------
Bệnh viêm đường hô hấp cấp (COVID-19) gây ra bởi SARS-CoV-2 đã trở thành đại dịch nguy hiểm, đe dọa đến tính mạng hàng triệu người trên toàn thế giới hơn một năm qua. Trong cuộc chiến chống lại COVID-19, miễn dịch với SARS-CoV-2 là yếu tố then chốt và quyết định đến sự thành công đẩy lùi dịch bệnh. Vì thế xác định mức độ và thời gian miễn dịch của cơ thể có vai trò hết sức quan trọng [1]. Cơ chế đáp ứng của hệ miễn dịch rất phức tạp và có thể khác nhau giữa miễn dịch tự nhiên (đáp ứng khi cơ thể nhiễm virus) và miễn dịch thu được (đáp ứng sau khi tiêm vaccine) [2]. Câu hỏi đặt ra là liệu những người đã đạt được miễn dịch tự nhiên có cần tiêm vaccine? Và phương thức miễn dịch này được giải thích như thế nào?
Ở những bệnh nhân hồi phục sau khi nhiễm SARS-CoV-2, cơ thể người bệnh đã sản sinh miễn dịch tự nhiên đối với virus để chống lại SARS-CoV-2 và các độc tố do virus này tiết ra thông qua hoạt động trung hòa của kháng thể [1]. Trí nhớ miễn dịch được tạo ra từ việc nhiễm virus hoặc tiêm vaccine giúp bảo vệ cơ thể khỏi tái nhiễm virus [4]. Hiện nay, vaccine COVID-19 được phát triển dựa vào trí nhớ miễn dịch [5, 6], đây cũng là thước đo hiệu quả miễn dịch và là cơ sở quyết định chính sách tiêm ngừa vaccine.
Hệ miễn dịch chủ động, bao gồm miễn dịch tự nhiên và miễn dịch thu được gồm ba loại tế bào: tế bào B tạo kháng thể, tế bào T CD4+ và tế bào T CD8+. Trí nhớ miễn dịch tự nhiên đối với SARS-CoV-2 ở tế bào T CD4+, T CD8+, tế bào B nhớ và kháng thể được cho là kéo dài hơn 8 tháng cùng với việc suy giảm dần tương đối trong vòng một năm [1]. Miễn dịch tự nhiên chống lại COVID-19 có triệu chứng được ghi nhận với tỷ lệ 93-100% ở những nghiên cứu có quy mô lớn trước đó, bao gồm những địa điểm có biến thể đáng quan ngại (Variant of concern―VOC) B.1.1.7 (alpha). Tuy nhiên, trong thời gian gần đây, khả năng nhận biết của kháng thể trong miễn dịch tự nhiên đối với các biến thể SARS-CoV-2 bị hạn chế, điển hình như B.1.351 (beta), P.1 (gamma), B.1.526 (iota) và B.1.617. Các biến thể đáng quan ngại khiến cho một phần kháng thể tạo ra sau khi tiêm vaccine không nhận diện được virus, điều này làm cho virus chống lại được miễn dịch của cơ thể. Việc kháng thể được tạo ra sau khi tiêm vaccine bị giảm hiệu lực trung hòa kháng nguyên đối với các biến thể đã được chỉ ra trong các thử nghiệm lâm sàng và nghiên cứu quan sát vaccine. Hiệu quả của vaccine AstraZeneca ở các bệnh nhân COVID-19 có triệu chứng giảm từ 75% xuống còn 11% đối với biến thể beta [7]. Ngược lại, hiệu quả của vaccine Pfizer/BioNTech đối với các bệnh nhân có triệu chứng giảm từ ~95% xuống 75% đối với biến thể beta, tuy nhiên khả năng chống lại các bệnh nhân nặng vẫn ở mức cao 97% [8]. Thêm vào đó, đa số các vaccine COVID-19 hiện nay được sản xuất từ một loại kháng nguyên hoặc protein gai (S), trong khi đó có khoảng 23 loại protein khác trên SARS-CoV-2, vì vậy tác dụng vaccine bị hạn chế trong việc tạo ra kháng thể chống lại SARS-CoV-2 [1].
Việc tiêm vaccine cho những bệnh nhân COVID-19 đã hồi phục ngăn cản tình trạng tái nhiễm cũng như hạn chế sự lây lan của virus trong cộng đồng. Các kết quả từ nghiên cứu gần đây của Cavanaugh và cộng sự ở Kentucky cho thấy những người sau khi khỏi COVID-19 không được tiêm vaccine có nguy cơ tái nhiễm COVID-19 gấp hai lần so với khi được tiêm vaccine đầy đủ [9]. Sự kết hợp miễn dịch tự nhiên với miễn dịch thu được làm tăng khả năng trung hòa kháng nguyên và khả năng bảo vệ của hệ miễn dịch đối với các biến thể virus [10-12].
Thực tế cho thấy, ở những người bị nhiễm SARS-CoV-2 trước đó được tiêm một liều vaccine có hiệu giá kháng thể bằng hoặc cao hơn so với những người chưa bị nhiễm tiêm đủ hai liều vaccine. Đây là một phát hiện thú vị về sức mạnh của “miễn dịch kết hợp” (hybrid immunity) — sự pha trộn giữa miễn dịch tự nhiên và miễn dịch thu được. Khi miễn dịch tự nhiên đối với SARS-CoV-2 được kết hợp với miễn dịch thu được sẽ tạo ra một đáp ứng miễn dịch lớn hơn mong đợi (Hình 1). Điều này cũng đã được minh chứng bởi hai nhóm nghiên cứu của Stamatatos [10] và Reynolds [11].
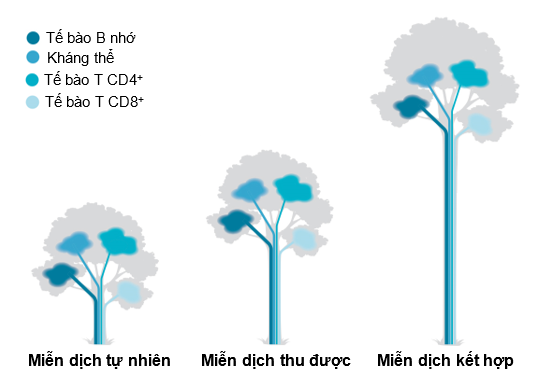
Một câu hỏi quan trọng về khả năng miễn dịch thông qua kháng thể chống lại các biến thể đáng quan ngại là liệu việc giảm lượng kháng thể trung hòa có phải là do bản tính kháng nguyên của các biến thể này thấp hay không? Liệu các tế bào B có phải là rào cản trong việc nhận biết các biến thể protein gai đột biến không? Câu trả lời là không. Các nghiên cứu về sự lây nhiễm tự nhiên với chủng B.1.351 cho thấy đáp ứng kháng thể trung hòa chống lại này và chủng virus ban đầu một cách mạnh mẽ [13]. Hơn nữa, ở những người nhiễm COVID-19 trước đó được tiêm vaccine, kháng thể trung hòa chống lại chủng B.1.351 gấp khoảng 100 lần so với chỉ có miễn dịch tự nhiên và gấp 25 lần so với tiêm vaccine đơn thuần [10, 11].
Có thể giải thích hiện tượng trên dựa vào cơ chế hoạt động của các tế bào B. Các tế bào B nhớ có hai chức năng chính: một là tạo ra các kháng thể giống hệt nhau khi tái nhiễm với cùng một loại virus, hai là mã hóa một “thư viện” các đột biến kháng thể-một kho dự trữ các kháng thể đã được biến đổi để chống lại những biến chủng mới sau này. Sự đa dạng của các tế bào B nhớ được tạo ra sau khi nhiễm virus giúp cơ thể thích ứng với sự lây nhiễm ban đầu dường như là cách mà hệ miễn dịch “đoán” biết trước về những biến thể virus nào có thể xuất hiện trong tương lai [14]. Một tỷ lệ đáng kể các tế bào B nhớ mã hóa các kháng thể có khả năng liên kết hoặc trung hòa các biến thể đáng quan ngại. Mặt khác chất lượng của các tế bào B nhớ cũng tăng lên theo thời gian [14]. Do đó, sự gia tăng các biến thể kháng thể ở những người tiêm vaccine đã nhiễm SARS-CoV-2 trước đó phản ánh sự đa dạng và chất lượng của các tế bào B nhớ được tạo ra [14, 15]. Đây là một “chiến lược” tiến hóa tuyệt vời của cơ thể nhằm gia tăng khả năng miễn dịch đối với SARS-CoV-2.
Các kháng thể đã cho thấy có liên quan rõ ràng đến việc bảo vệ cơ thể chống lại sự tái nhiễm SARS-CoV-2, nhưng nhiều bằng chứng cũng đã chỉ ra vai trò của các tế bào T trong quá trình này. Tế bào T cần thiết cho sự tiến hóa của tế bào B nhớ đáp ứng với virus thông qua cấu trúc vi mô miễn dịch được gọi là trung tâm mầm. Trung tâm này được kiểm soát và điều hòa bởi tế bào nang T hỗ trợ (TFH) và T CD4+. Tế bào T CD4+ đặc hiệu với virus và tế bào TFH có thể là động lực chính của việc tái hoạt hóa các tế bào B nhớ đối với SARS-CoV-2. Ngoài ra, không chỉ tế bào B nhớ, tế bào T cũng góp phần cho sự bảo vệ của hệ miễn dịch với tình trạng tái nhiễm [1]. Đáp ứng đối với SARS-CoV-2 của tế bào T khá rộng và đa số các epitop của tế bào T không bị đột biến trên các biến thể đáng quan ngại, điều này cho thấy khả năng bảo vệ hệ miễn dịch của tế bào T vẫn được giữ nguyên. Vì vậy, việc phối hợp giữa tế bào B và tế bào T làm tăng khả năng chống lại các biến thể mới. Mặc dù tế bào B có khả năng ghi nhớ kháng thể để chống lại virus nhưng lại không tích cực sản xuất kháng thể trừ trường hợp bị tái nhiễm hoặc được tiêm vaccine. Do đó, miễn dịch kết hợp sinh ra lượng tế bào B nhớ gấp 5-10 lần so với khi nhiễm virus tự nhiên hoặc chỉ tiêm vaccine đơn thuần [8, 10].
Việc phơi nhiễm lặp đi lặp lại sẽ làm gia tăng các mối đe dọa lên hệ miễn dịch. Nhưng từ đó hệ miễn dịch càng được củng cố để chống lại virus. Vì vậy, sự thành công của chính sách tiêm chủng phụ thuộc vào phác đồ vaccine được chia thành hai hoặc ba lần tiêm. Đáp ứng mãnh liệt đối với sự phơi nhiễm lặp lại có vai trò quan trọng trong miễn dịch kết hợp. Hơn nữa, đối tượng trong một số nghiên cứu vaccine SARS-CoV-2 bao gồm cả bệnh nhân COVID-19 có và không có triệu chứng. Các đáp ứng miễn dịch tăng cường đối với vaccine được quan sát thấy ở cả hai nhóm, cho thấy mức độ miễn dịch kết hợp không tỷ lệ thuận với mức độ nghiêm trọng khi mắc COVID-19 trước đó.
Mặc dù đã khỏi COVID-19, nhưng vẫn có khả năng cơ thể sẽ bị tái nhiễm SARS-CoV-2. Chính vì thế, Trung tâm Dự phòng và Kiểm soát bệnh tật Hoa Kỳ (CDC) đã khuyến cáo nên tiêm vaccine bất kể khi đã bị nhiễm COVID-19 hay chưa vì hiện tại thời gian cơ thể được miễn dịch tự nhiên bảo vệ chống lại sự tái nhiễm sau khi khỏi COVID-19 là bao lâu vẫn đang được nghiên cứu [18].
Bài viết này được biên soạn lại dựa theo“Hybrid immunity” của tác giả Shane Crotty đăng trên tạp chí Science: tập 372 (số 6549), ngày 25/6/2021.
Nguồn: https://science.sciencemag.org/content/372/6549/1392.
Danh mục từ viết tắt
SARS-CoV-2 Severe acute respiratory syndrome coronavirus 2
(Virus gây hội chứng suy hô hấp cấp tính nặng 2)
COVID-19 Coronavirus disease of 2019
(Bệnh viêm đường hô hấp cấp tính do virus Corona 2019)
mRNA messenger RNA
(RNA thông tin)
TFH T follicular helper
(Tế bào nang T hỗ trợ)
CDC Centers for Disease Control and Prevention
(Trung tâm Dự phòng và Kiểm soát bệnh tật)
Tài liệu tham khảo
- Crotty S. Hybrid immunity. Science. 2021;372(6549):1392.
- Sette A, Crotty S. Adaptive immunity to SARS-CoV-2 and COVID-19. Cell. 2021;184(4):861-880.
- Dan JM, Mateus J, Kato Y, Hastie KM, Yu ED, Faliti CE, et al. Immunological memory to SARS-CoV-2 assessed for up to 8 months after infection. Science. 2021;371(6529):eabf4063.
- Orenstein WA, Ahmed R. Simply put: Vaccination saves lives. PNAS. 2017;114(16):4031.
- Krammer F. SARS-CoV-2 vaccines in development. Nature. 2020;586(7830):516-527.
- Stephens DS, McElrath MJ. COVID-19 and the Path to Immunity. JAMA. 2020;324(13):1279-1281.
- Madhi SA, Baillie V, Cutland CL, Voysey M, Koen AL, Fairlie L, et al. Efficacy of the ChAdOx1 nCoV-19 Covid-19 Vaccine against the B.1.351 Variant. N Engl J Med. 2021;384(20):1885-1898.
- Abu-Raddad LJ, Chemaitelly H, Butt AA. Effectiveness of the BNT162b2 Covid-19 Vaccine against the B.1.1.7 and B.1.351 Variants. N Engl J Med. 2021;385(2):187-189.
- AM C, KB S, D T, C G, K W. Reduced Risk of Reinfection with SARS-CoV-2 After COVID-19 Vaccination — Kentucky, May–June 2021. MMWR Morb Mortal Wkly Rep. 2021;70.
- Stamatatos L, Czartoski J, Wan Y-H, Homad LJ, Rubin V, Glantz H, et al. mRNA vaccination boosts cross-variant neutralizing antibodies elicited by SARS-CoV-2 infection. Science. 2021;372(6549):1413.
- Reynolds CJ, Pade C, Gibbons JM, Butler DK, Otter AD, Menacho K, et al. Prior SARS-CoV-2 infection rescues B and T cell responses to variants after first vaccine dose. Science. 2021;372(6549):1418.
- Goel RR, Apostolidis SA, Painter MM, Mathew D, Pattekar A, Kuthuru O, et al. Distinct antibody and memory B cell responses in SARS-CoV-2 naïve and recovered individuals after mRNA vaccination. Sci Immunol. 2021;6(58):eabi6950.
- Moyo-Gwete T, Madzivhandila M, Makhado Z, Ayres F, Mhlanga D, Oosthuysen B, et al. Cross-Reactive Neutralizing Antibody Responses Elicited by SARS-CoV-2 501Y.V2 (B.1.351). N Engl J Med. 2021;384(22):2161-2163.
- Wang Z, Muecksch F, Schaefer-Babajew D, Finkin S, Viant C, Gaebler C, et al. Naturally enhanced neutralizing breadth to SARS-CoV-2 after one year. bioRxiv. 2021:2021.05.07.443175. Available from: https://doi.org/10.1101/2021.05.07.443175.
- Tauzin A, Nayrac M, Benlarbi M, Gong SY, Gasser R, Beaudoin-Bussières G, et al. A single dose of the SARS-CoV-2 vaccine BNT162b2 elicits Fc-mediated antibody effector functions and T cell responses. Cell Host & Microbe. 2021;29(7):1137-1150.e1136.
- Immunology BSf. T follicular helper cells UK [cited 2021 11 Aug]. Available from: https://www.immunology.org/public-information/bitesized-immunology/cells/t-follicular-helper-cells.
- Ghaffar A, Đô NV. Kháng nguyên: Microbiology and Immunology Online; 2020 [updated 2020 Sep 2; cited 2021 Aug 9]. Available from: https://www.microbiologybook.org/Vietnamese%20Immuno/vietnamese-immchapter3.htm.
- CDC. Frequently Asked Questions about COVID-19 Vaccination 2021 [updated 2020 Jul 6; cited 2021 Aug 11]. Available from: https://www.cdc.gov/coronavirus/2019-ncov/vaccines/faq.html.




Hãy là người bình luận đầu tiên